אפידרה לטיפול בסוכרת
שם מותג: אפידרה
שם כללי: אינסולין גלוליזין
אפידרה (אינסולין גלוליזין) הוא מוצר מעשה ידי אדם כמעט זהה לאינסולין אנושי. הוא משמש לטיפול בסוכרת. שימוש, מינון, תופעות לוואי.
תוכן:
אינדיקציות ושימוש
מינון ומינהל
התוויות נגד
אזהרות ואמצעי זהירות
תגובות שליליות
אינטראקציות סמים
שימוש באוכלוסיות ספציפיות
מינון יתר
תיאור
פרמקולוגיה קלינית
טוקסיקולוגיה לא קלינית
מחקרים קליניים
כמה מסופק
אפידרה, גלוסין אינסולין, מידע על המטופלים (באנגלית פשוטה)
אינדיקציות
אפידרה הוא אנלוגי אינסולין אנושי שפועל במהירות ומעיד על מנת לשפר את השליטה הגליקמית בקרב מבוגרים וילדים הסובלים מסוכרת.
חלק עליון
מינון ומינהל
שיקולי מינון
APIDRA הוא אנלוגי אינסולין רקומביננטי, הניתן באופן יעיל לאינסולין אנושי (כלומר, ליחידה אחת של APIDRA יש אותה השפעה מורידה גלוקוז כמו יחידה אחת של אינסולין אנושי רגיל) כאשר היא ניתנת תוך ורידי. כאשר ניתנת תת עורית, ל- APIDRA מתחיל הפעולה המהיר יותר ומשך הפעולה הקצר יותר מאינסולין אנושי רגיל.
יש להתאים את המינון של APIDRA. ניטור גלוקוז בדם חיוני בכל החולים המקבלים טיפול באינסולין.
דרישת האינסולין היומית הכוללת עשויה להשתנות והיא בדרך כלל בין 0.5 ל- 1 יחידה / ק"ג ליום. דרישות האינסולין עשויות להשתנות בזמן לחץ, מחלה קשה או עם שינויים בתרגיל, בדפוסי הארוחה או בתרופות המופעלות יחד.
מתן תת עורי
יש לתת את APIDRA תוך 15 דקות לפני הארוחה או תוך 20 דקות לאחר תחילת הארוחה.
יש להשתמש בדרך כלל ב- APIDRA באמצעות זריקה תת עורית במשטרים עם אינסולין ביניים או ארוך-פעולה.
יש לתת APIDRA באמצעות זריקה תת עורית בדופן הבטן, בירך או בזרוע העליונה. יש לסובב את אתרי ההזרקה באותו אזור (בטן, ירך או זרוע עליונה) מזריקה אחת לאחרת כדי להפחית את הסיכון לליפודיסטרופיה [ראה תגובות שליליות].
עירוי תת-עורי מתמשך (משאבת אינסולין)
ניתן להעניק APIDRA על ידי עירוי תת עורי רצוף בדופן הבטן. אל תשתמש בבידולים מדוללים או מעורבים במשאבות אינסולין חיצוניות. יש לסובב אתרי עירוי באותו אזור כדי להפחית את הסיכון לליפודיסטרופיה [ראה תגובות שליליות]. התכנות הראשונית של משאבת עירוי האינסולין החיצונית צריכה להיות מבוססת על מינון האינסולין היומי הכולל של המשטר הקודם.
משאבות האינסולין הבאות שימשו במחקרים קליניים של APIDRA שנערכו על ידי sanofi-aventis, יצרנית APIDRA:
- Disetronic® H-Tron® בתוספת V100 ו- D-Tron® עם צנתרים דיסטרוניים (Rapid ™, Rapid C ™, Rapid D ™ ו- Tender ™)
- דגמי MiniMed® 506, 507, 507c ו- 508 עם צנתרים של MiniMed (Sof-set Ultimate QR ™ ו- Quick-set ™).
לפני השימוש במשאבת אינסולין אחרת עם APIDRA, קרא את תווית המשאבה כדי לוודא שהמשאבה הוערכה באמצעות APIDRA.
על רופאים ומטופלים להעריך בזהירות מידע אודות השימוש במשאבות במידע המרשם על APIDRA, בעלון מידע על המטופלים ובמדריך ליצרן המשאבה. יש לעקוב אחר המידע הספציפי של APIDRA למשך זמן השימוש, תדירות ערכות עירוי משתנות, או אחר פרטים ספציפיים לשימוש ב- APIDRA מכיוון שמידע ספציפי ל- APIDRA עשוי להיות שונה ממדריך המשאבה הכללי הוראות.
בהתבסס על מחקרים חוץ גופיים שהראו אובדן של חומרים משמרים, מטראקרסול ואינסולין, יש לשנות את APIDRA במאגר לפחות כל 48 שעות. אין לחשוף את APIDRA בשימוש קליני לטמפרטורות הגבוהות מ- 37.6 מעלות צלזיוס. [ראה אזהרות ואמצעי זהירות ו כיצד ניתן לספק / אחסון וטיפול].
ניהול תוך ורידי
ניתן לתת APIDRA תוך ורידי תחת פיקוח רפואי לבקרה גליקמית תוך מעקב צמוד אחר גלוקוז בדם ואשלגן בסרום, כדי למנוע היפוגליקמיה והיפוקלמיה. לשימוש תוך ורידי, יש להשתמש ב- APIDRA בריכוזים של 0.05 יחידות / מ"ל ליחידה אחת / מ"ל אינסולין גלוליזין במערכות אינפוזיה באמצעות שקיות פוליוויניל כלוריד (PVC). הוכח כי APIDRA יציב רק בתמיסת מלח רגילה (0.9% נתרן כלורי). יש לבדוק ויזואלית את מוצרי התרופות הפרינטריאליות לחומר חלקיקי ולשינוי צבע לפני מתן, בכל פעם שמתן פיתרון ומכל. אל תתן תערובות אינסולין תוך ורידי.
צורות מינון וחוזקות
Apidra 100 יחידות למ"ל (U-100) זמין כ:
- 10 בקבוקונים מ"ל
- מחסניות 3 מ"ל לשימוש ב- OptiClik® מכשיר למשלוח אינסולין
- עט מילוי SoloStar 3 מ"ל
חלק עליון
התוויות נגד
התווית נגד אפידרה:
- במהלך פרקים של היפוגליקמיה
- בחולים שהם רגישים-יתר לאפידרה או לאף אחד מהמצרכים שלה
כשמשתמשים בחולים עם רגישות יתר ידועה לאפידרה או לתמציות החומרים שלה, מטופלים עשויים לפתח תגובות רגישות יתר מקומיות או כלליות [ראה תגובות שליליות].
חלק עליון
אזהרות ואמצעי זהירות
התאמת מינון ומעקב
ניטור גלוקוז חיוני עבור מטופלים המקבלים טיפול באינסולין. יש לבצע שינויים במשטר האינסולין בזהירות ורק תחת פיקוח רפואי. שינויים בחוזק האינסולין, יצרן, סוג או אופן מתן עשויים לגרום לצורך בשינוי במינון האינסולין. יתכן שיהיה צורך להתאים טיפול אנטי-סוכרתי דרך הפה.
כמו בכל תכשירי האינסולין, משך הפעולה של אפידרה עשוי להשתנות אצל אנשים שונים או בזמנים שונים במהלך השנה אותו אדם ותלוי בתנאים רבים, כולל אתר ההזרקה, אספקת הדם המקומית או מקומית טמפרטורה. מטופלים המשנים את רמת הפעילות הגופנית או את תוכנית הארוחות עשויים לדרוש התאמה של מינון האינסולין.
היפוגליקמיה
היפוגליקמיה היא התגובה השלילית השכיחה ביותר של טיפול באינסולין, כולל אפידרה. הסיכון להיפוגליקמיה עולה עם שליטה גליקמית הדוקה יותר. יש לחנך את החולים להכיר ולנהל היפוגליקמיה. היפוגליקמיה קשה עלולה להוביל לחוסר הכרה ו / או עוויתות ועלולה לגרום לפגיעה זמנית או קבועה בתפקוד המוח או במוות. היפוגליקמיה קשה המחייבת סיוע של אדם אחר ו / או עירוי גלוקוז parenteral או מתן גלוקגון נצפה במחקרים קליניים עם אינסולין, כולל ניסויים עם אפידרה.
העיתוי של היפוגליקמיה משקף בדרך כלל את פרופיל פעולת הזמן של פורמולות האינסולין המוענק. גורמים אחרים כמו שינויים בצריכת מזון (למשל, כמות מזון או תזמון ארוחות), אתר הזרקה, פעילות גופנית ותרופות במקביל עשויים גם לשנות את הסיכון להיפוגליקמיה [ראה אינטראקציות סמים].
כמו בכל האינסולינים, יש להיזהר בחולים עם חוסר מודעות להיפוגליקמיה ובחולים העשויים להיות הנטייה להיפוגליקמיה (למשל, אוכלוסיית הילדים וחולים שצמים או אוכלים באופן לא יציב צריכת). יכולתו של המטופל להתרכז ולהגיב עלולה להיפגע כתוצאה מהיפוגליקמיה. זה עשוי להוות סיכון במצבים בהם יכולות אלה חשובות במיוחד, כמו נהיגה או הפעלת מכונות אחרות.
שינויים מהירים ברמות הגלוקוז בסרום עלולים לגרום לתסמינים הדומים להיפוגליקמיה אצל אנשים עם סוכרת, ללא קשר לערך הגלוקוז. תסמיני אזהרה מוקדמים של היפוגליקמיה עשויים להיות שונים או פחות בולטים בתנאים מסוימים, כמו סוכרת ארוכת שנים, מחלות עצב סוכרתיות, שימוש בתרופות כמו חוסמי בטא [ראה אינטראקציות סמים], או שליטה מוגברת בסוכרת. מצבים אלו עלולים לגרום להיפוגליקמיה קשה (ואולי גם לאובדן הכרה) לפני מודעות המטופל להיפוגליקמיה.
באינסולין הניתן דרך הניתוח ישנה פעולה מהירה יותר מאינסולין הנתון באופן תת עורי, הדורש מעקב צמוד אחר היפוגליקמיה.
רגישות יתר ותגובות אלרגיות
אלרגיה כללית חמורה, מסכנת חיים, כולל אנפילקסיס, יכולה להופיע במוצרי אינסולין, כולל אפידרה [ראה תגובות שליליות].
היפוקלמיה
כל מוצרי האינסולין, כולל אפידרה, גורמים לשינוי באשלגן מהחלל החוץ תאי לחלל התאי, ואולי מוביל להיפוקלמיה. היפוקלמיה לא מטופלת עלולה לגרום לשיתוק נשימתי, הפרעות קצב חדריות ומוות. היזהר בחולים שעלולים להיות בסיכון להיפוקלמיה (למשל, חולים המשתמשים בתרופות להורדת אשלגן, חולים הנוטלים תרופות רגישות לריכוז אשלגן בסרום). עקוב אחר גלוקוז ואשלגן לעיתים קרובות כאשר Apidra ניתן תוך ורידי.
ליקוי כלייתי או כבד
יתכן ויהיה צורך לבצע ניטור תדיר של גלוקוז והפחתת מינון אינסולין בחולים עם לקות כליות או כבד [ראה פרמקולוגיה קלינית].
ערבוב של אינסולינים
אין לערבב את Apidra לזריקה תת עורית עם תכשירי אינסולין שאינם אינסולין NPH. אם Apidra מעורבב עם אינסולין NPH, יש להכניס תחילה את Apidra למזרק. הזרקה צריכה להתרחש מיד לאחר הערבוב.
אין לערבב את Apidra עם אינסולינים אחרים למתן תוך ורידי או לשימוש במשאבת עירוי תת-עורית רציפה.
אין לדלל את אפידרה למתן תוך ורידי בתמיסות שאינן 0.9% נתרן כלורי (מלח רגיל). לא הוכחה יעילות ובטיחות ערבוב אפידרה עם חומרי דילול או אינסולינים אחרים לשימוש במשאבות עירוי תת-עוריות חיצוניות.
משאבות אינפוזיה תת עורית
כאשר משתמשים במשאבת אינסולין חיצונית לעירוי תת עורי, אין לדלל את אפידרה או לערבב עם אינסולין אחר. יש להחליף את האפידרה במאגר לפחות כל 48 שעות. אין להיחשף לאפידרה לטמפרטורות הגבוהות מ- 37.6 מעלות צלזיוס.
תקלה במשאבת האינסולין או בערכת האינפוזיה או בשפלת האינסולין עלולה להוביל במהירות להיפרגליקמיה וקטוזיס. יש צורך בזיהוי ותיקון מיידי של הגורם להיפרגליקמיה או קטוזיס. יתכן ויהיה צורך בזריקות תת עוריות ביניים עם אפידרה. חולים המשתמשים בטיפול במשאבת עירוי אינסולין תת-עורית חייבים להיות מיומנים לניהול אינסולין בזריקה ולהיות זמינים בטיפול אינסולין חלופי במקרה של כשל במשאבה. [ראה מינון ומינהל, כיצד מסופק / אחסון וטיפול].
ניהול תוך ורידי
כאשר מתבצע Apidra תוך ורידי, יש לעקוב אחר רמות הגלוקוז והאשלגן בכדי להימנע מהיפוגליקמיה והיפוקלמיה שעלולה להיות קטלנית.
אין לערבב את Apidra עם Insulins אחרים למתן תוך ורידי. ניתן לדלל את אפידרה רק בתמיסת מלח רגילה.
אינטראקציות תרופתיות
תרופות מסוימות עשויות לשנות את דרישות האינסולין ואת הסיכון להיפוגליקמיה או היפרגליקמיה [ראה אינטראקציות סמים].
חלק עליון
תגובות שליליות
התגובות השליליות הבאות נדונות במקומות אחרים:
- היפוגליקמיה [ראה אזהרות ואמצעי זהירות]
- היפוקלמיה [ראה אזהרות ואמצעי זהירות]
ניסיון ניסוי קליני
מכיוון שמחקרים קליניים נערכים תחת עיצובים משתנים באופן נרחב, יתכן ששיעורי התגובה השלילית המדווחים במחקר קליני אחד לא ניתן להשוות בקלות לשיעורים המדווחים במחקר קליני אחר, ועשויים שלא לשקף את השיעורים שנצפו בפועל בקליני תרגול.
התדרים של תגובות תרופתיות לוואי במהלך ניסויים קליניים של Apidra בחולים עם סוכרת סוג 1 וסוכרת מסוג 2 מופיעים בטבלאות שלהלן.
טבלה 1: טיפול - תופעות לוואי של אנרגנטים במחקרים מאוחדים של מבוגרים עם סוכרת סוג 1 (תופעות לוואי בתדירות של â% ¥)
| APIDRA,% (n = 950) |
כל המשוויםא, % (n = 641) |
|
| דלקת nasopharyngitis | 10.6 | 12.9 |
| היפוגליקמיהב | 6.8 | 6.7 |
| זיהום בדרכי הנשימה העליונות | 6.6 | 5.6 |
| שפעת | 4.0 | 5.0 |
|
א אינסולין ליספרו, אינסולין אנושי רגיל, אינסולין אספרט ב רק היפוגליקמיה סימפטומטית קשה |
טבלה 2: טיפול - תופעות לוואי של אנרגנטים במחקרים מאוחדים של מבוגרים עם סוכרת מסוג 2 (תופעות לוואי בתדירות של 5% ¥)
| APIDRA,% (n = 883) |
אינסולין אנושי רגיל,% (n = 883) |
|
| זיהום בדרכי הנשימה העליונות | 10.5 | 7.7 |
| דלקת nasopharyngitis | 7.6 | 8.2 |
| בצקת היקפית | 7.5 | 7.8 |
| שפעת | 6.2 | 4.2 |
| דלקת פרקים | 5.9 | 6.3 |
| יתר לחץ דם | 3.9 | 5. |
- רופאי ילדים
טבלה 3 מסכמת את התגובות השליליות המתרחשות בתדירות הגבוהה מ -5% במחקר קליני בילדים ובמתבגרים עם סוכרת מסוג 1 שטופלו ב- APIDRA (n = 277) או אינסולין ליספרו (n = 295).
טבלה 3: טיפול - תופעות לוואי של אנרגנטים בקרב ילדים ובני נוער עם סוכרת מסוג 1 (תגובות לוואי בתדירות של â% ¥)
| APIDRA,% (n = 277) |
ליספרו,% (n = 295) |
|
| דלקת nasopharyngitis | 9.0 | 9.5 |
| זיהום בדרכי הנשימה העליונות | 8.3 | 10.8 |
| כאב ראש | 6.9 | 11.2 |
| התקף היפוגליקמי | 6.1 | 4.7 |
- היפוגליקמיה חמורה סימפטומטית
היפוגליקמיה היא התגובה השלילית הנצפית ביותר בקרב חולים המשתמשים באינסולין, כולל אפידרה [ראה אזהרות ואמצעי זהירות]. השיעורים והשכיחות של היפוגליקמיה חמורה בתסמינים, שהוגדרו כהיפוגליקמיה המחייבים התערבות מצד שלישי, היו דומים לכל משטרי הטיפול (ראו טבלה 4). בניסוי הקליני בשלב 3, ילדים ובני נוער עם סוכרת סוג 1 היו בעלי שכיחות גבוהה יותר של היפוגליקמיה חמורה בסימפטומים בשתי קבוצות הטיפול בהשוואה למבוגרים עם סוג 1 סוכרת. (ראה טבלה 4) [ראה מחקרים קליניים].
טבלה 4: היפוגליקמיה סימפטומטית חמורה *
| סוכרת מסוג 1 מבוגרים 12 שבועות עם גרגרין אינסולין |
מבוגרים סוכרת מסוג 1 26 שבועות עם גרגרין אינסולין |
סכרת סוג 2 מבוגרים 26 שבועות עם אינסולין אנושי NPH |
רופאי ילדים מסוג 1 26 שבועות |
||||||
|---|---|---|---|---|---|---|---|---|---|
| אפידרה לפני הארוחה |
אפידרה לאחר הארוחה |
אינסולין אנושי רגיל | אפידרה | אינסולין ליספרו | אפידרה | אינסולין אנושי רגיל | אפידרה | אינסולין ליספר | |
| * היפוגליקמיה סימפטומטית קשה המוגדרת כאירוע היפוגליקמי המחייב את עזרתו של אדם אחר שעמד באחד הקריטריונים הבאים: האירוע נקשר בדם מלא שהפנה לגלוקוז בדם <36 מג / ד"ל או שהאירוע היה קשור להתאוששות מיידית לאחר פחמימות דרך הפה, גלוקוז תוך ורידי או מתן גלוקגון. | |||||||||
| אירועים בחודש לחולה | 0.05 | 0.05 | 0.13 | 0.02 | 0.02 | 0.00 | 0.00 | 0.09 | 0.08 |
| אחוז החולים (N / N הכולל) | 8.4% (24/286) | 8.4% (25/296) | 10.1% (28/278) | 4.8% (16/339) |
4.0% (13/333) |
1.4% (6/416) |
1.2% (5/420) |
16.2% (45/277) |
19.3% (57/295) |
- התחלת אינסולין והעצמת בקרת הגלוקוז
התגברות או שיפור מהיר בבקרת הגלוקוז נקשרו לניתוח הפיך הפרעת שבירה ברפואת עיניים, החמרת רטינופתיה סוכרתית והיקפי כואב חריפים נוירופתיה. עם זאת, שליטה גליקמית ארוכת טווח מורידה את הסיכון לרטינופתיה סוכרתית ונוירופתיה.
- ליפודיסטרופיה
שימוש ארוך טווח באינסולין, כולל אפידרה, יכול לגרום לליפודיסטרופיה במקום של זריקות אינסולין חוזרות ונשנות. ליפודיסטרופיה כוללת ליפוהיפרטרופיה (עיבוי רקמת השומן) וליפאוסטרופיה (דילול רקמת השומן), ועשויה להשפיע על ספיגת האינסולין. סובב אתרי הזרקת אינסולין או עירוי באזור זה כדי להפחית את הסיכון לליפודיסטרופיה. [ראה מינון ומינהל].
- עלייה במשקל
עלייה במשקל יכולה להתרחש עם טיפול באינסולין, כולל אפידרה, ויוחסה להשפעות האנבוליות של האינסולין ולירידה בגלוקוזוריה.
- בצקת היקפית
אינסולין, כולל אפידרה, עלול לגרום לאגירת נתרן ובצקת, במיוחד אם יש שיפור בשליטה מטבולית לקויה בעבר על ידי טיפול מוגבר באינסולין.
- תגובות שליליות עם עירוי אינסולין תת עורי תת-עורי (CSII)
במחקר אקראי של 12 שבועות בקרב חולים עם סוכרת סוג 1 (n = 59), שיעורי הקטטר התהליכים והתגובות באתר העירוי היו דומות לחולים שקיבלו אפידרה ואינסולין אספרט (טבלה 5).
טבלה 5: תקלות קטטר ותגובות אתר עירוי.
| אפידרה (n = 29) |
אספרט אינסולין (n = 30) |
|
|---|---|---|
| סתירות קטטר / חודש | 0.08 | 0.15 |
| תגובות באתר עירוי | 10.3% (3/29) | 13.3% (4/30) |
- תגובות אלרגיות
אלרגיה מקומית
כמו בכל טיפול באינסולין, חולים הנוטלים אפידרה עלולים לחוות אדמומיות, נפיחות או גירוד במקום ההזרקה. תגובות קלות אלו נמשכות בדרך כלל בעוד מספר ימים עד מספר שבועות, אך במקרים מסוימים עשויות לדרוש הפסקת אפידרה. במקרים מסוימים, תגובות אלה עשויות להיות קשורות לגורמים שאינם אינסולין, כגון חומרים מגרים בחומר לניקוי עור או טכניקת הזרקה לקויה.
אלרגיה מערכתית
אלרגיה חמורה, מסכנת חיים, כללית, כולל אנפילקסיס, יכולה להופיע בכל אינסולין, כולל אפידרה. אלרגיה כללית לאינסולין עלולה לגרום לפריחה בגוף כולו (כולל דלקת פרוטה), דיספנאה, צפצופים, לחץ יתר, טכיקרדיה או דיאפורזה.
בניסויים קליניים מבוקרים של עד 12 חודשים, דווח על תגובות אלרגיות מערכתיות פוטנציאליות ב 79 מתוך 1833 חולים (4.3%) שקיבלו אפידרה ו -58 מתוך 1524 חולים (3.8%) שקיבלו את המשווה בפעולות קצרות insulins. במהלך ניסויים אלה הופסק הטיפול באפידרה לצמיתות אצל 1 מתוך 1833 חולים עקב תגובה אלרגית מערכתית אפשרית.
דיווחו על תגובות מקומיות ומאלרגיות כלליות עם השימוש במטרקרול, שהוא תועלת של אפידרה.
הפקת נוגדן
במחקר שנערך בקרב חולים עם סוכרת מסוג 1 (n = 333), ריכוזי הנוגדנים לאינסולין המגיבים עם אינסולין אנושי וגם עם אינסולין glulisine (נוגדני אינסולין צולב-תגובתי) נותרה סמוך לקו הבסיס במהלך 6 החודשים הראשונים של המחקר בקרב החולים שטופלו ב- אפידרה. ירידה בריכוז הנוגדנים נצפתה במהלך 6 החודשים שלאחר המחקר. במחקר שנערך בקרב חולים עם סוכרת מסוג 2 (n = 411), נמצא כי עלייה דומה בריכוז הנוגדנים האינסוליניים בין התגובות הייתה נצפתה בחולים שטופלו באפידרה ובחולים שטופלו באינסולין אנושי במהלך 9 החודשים הראשונים של השנה לימוד. לאחר מכן ריכוז הנוגדנים פחת בחולי אפידרה ונשאר יציב בחולי האינסולין האנושי. לא נמצא קשר בין ריכוז נוגדני האינסולין בין התגובות לבין שינויים ב- HbA1c, מינון אינסולין או שכיחות של היפוגליקמיה. המשמעות הקלינית של נוגדנים אלה אינה ידועה.
אפידרה לא עורר תגובה נוגדנית משמעותית במחקר שנערך בקרב ילדים ומתבגרים עם סוכרת מסוג 1.
חוויה לאחר שיווק
התגובות השליליות הבאות זוהו במהלך השימוש באפידרה לאחר האישור.
מכיוון שהתגובות הללו מדווחות בהתנדבות מאוכלוסייה בגודל לא בטוח, היא לא תמיד ניתן להעריך באופן מהימן את התדירות שלהם או ליצור קשר סיבתי לתרופה חשיפה.
דווח על שגיאות תרופות בהן ניתנו בטעות במקום Insidins אחרים, במיוחד Insulins עם פעולה ארוכה, במקום Apidra.
חלק עליון
אינטראקציות סמים
מספר תרופות משפיעות על חילוף החומרים של הגלוקוז ועשויות לחייב התאמת מינון אינסולין ומעקב צמוד במיוחד.
תרופות העשויות להגביר את השפעתן של הורדת הגלוקוז בדם של אינסולינים כולל אפידרה, ולכן מגדילות את הסיכון להיפוגליקמיה, כוללות מוצרים אנטי-סוכרתיים דרך הפה, פרמלינטיד, מעכבי ACE, דיסופירמיד, פיברטים, פלואוקסטין, מעכבי מונואמין אוקסידאז, פרופוקסיפין, פנטוקסיפילין, סליצילטים, אנלוגים סומטוסטטין וסולפונמיד. אנטיביוטיקה.
תרופות שעשויות להפחית את ההשפעה המפחיתה את הגלוקוז בדם של אפידרה כוללות קורטיקוסטרואידים, ניאצין, דאנזול, תרופות משתנות, חומרים סימפטומימטיים (למשל, אפינפרין, אלבוטרול, terbutaline), גלוקגון, איזוניאזיד, נגזרות של פנוציאזין, סומטרופין, הורמוני בלוטת התריס, אסטרוגנים, פרוגסטוגנים (למשל באמצעי מניעה דרך הפה), מעכבי פרוטאז ואטיפיים תרופות אנטי פסיכוטיות.
חוסמי בטא, קלונידין, מלחי ליתיום ואלכוהול עשויים להגדיל או להקטין את ההשפעה המפחיתה את הגלוקוז בדם של אינסולין.
הפנטמדין עשוי לגרום להיפוגליקמיה, שלעתים עשויה להיות בעקבות היפרגליקמיה.
הסימנים להיפוגליקמיה עשויים להיות מופחתים או נעדרים בקרב מטופלים הנוטלים תרופות אנטי-אדרנרגיות כמו חוסמי בטא, קלונידין, גואנידין ורסרפין.
חלק עליון
שימוש באוכלוסיות ספציפיות
הריון
הריון קטגוריה ג: מחקרי רבייה וטרטולוגיה בוצעו עם אינסולין גלוליזין אצל חולדות וארנבים תוך שימוש באינסולין אנושי רגיל כמושווה. אינסולין גלוליזין ניתן לחולדות נקבות לאורך כל ההיריון במינונים תת עוריים עד 10 יחידות / ק"ג פעם ביום (מנה שהתוצאה חשיפה פי 2 מהמינון האנושי הממוצע, בהתבסס על השוואה בין שטח הפנים בגוף) ולא היו להם השפעות רעילות מדהימות על העובר והעובר התפתחות.
אינסולין גלוליזין ניתן לארנבונים לאורך כל ההיריון במינונים תת עוריים עד 1.5 יחידות / ק"ג ליום (מנה המביאה לחשיפה פי 0.5 מהמינון האנושי הממוצע, על בסיס שטח הפנים של הגוף) השוואה). השפעות שליליות על התפתחות עוברי-עוברי נצפו רק ברמות מינון רעילות אימהיות, הגורמות להיפוגליקמיה. שכיחות מוגברת של אובדן לאחר ההשתלה ומומים בשלד נצפתה ברמת מינון של 1.5 יחידות / ק"ג פעם ביום (מינון מה שהביא לחשיפה של פי כפול מהמינון האנושי הממוצע, על סמך השוואה בין שטח הפנים בגוף) שגרמה גם לתמותה ב- סכרים. שכיחות מוגברת של אובדן לאחר ההשתלה נצפתה ברמת המינון הנמוכה הבאה של 0.5 יחידות / ק"ג פעם ביום (מנה שהובילה לחשיפה 0.2 פי המינון האנושי הממוצע, על סמך השוואה בין שטח הפנים של הגוף) שהיה קשור גם להיפוגליקמיה קשה אך לא היו פגמים בכך מנה. לא נצפו השפעות אצל ארנבים במינון של 0.25 יחידות / ק"ג אחת ליום (מנה שהביאה לחשיפה 0.1 פעמים מהמינון האנושי הממוצע, על סמך השוואה בין שטח הפנים בגוף). ההשפעות של אינסולין גלוליזין לא היו שונות מאלה שנצפו באינסולין אנושי רגיל תת עורית באותם מינונים ויוחסו להשפעות משניות של היפוגליקמיה מצד האם.
אין מחקרים קליניים מבוקרים על השימוש באפידרה בנשים בהריון. מכיוון שמחקרי רבייה של בעלי חיים לא תמיד חוזים את התגובה האנושית, יש להשתמש בתרופה זו במהלך ההיריון רק אם התועלת הפוטנציאלית מצדיקה את הסיכון הפוטנציאלי לעובר. חיוני לחולים עם סוכרת או היסטוריה של סוכרת הריון לשמור על שליטה מטבולית טובה לפני ההתעברות ולאורך כל ההיריון. דרישות האינסולין עשויות לרדת במהלך השליש הראשון, בדרך כלל לעלות במהלך השליש השני והשלישי, ולירידה במהירות לאחר הלידה. מעקב קפדני אחר בקרת הגלוקוז חיוני בחולים אלה.
אמהות מיניקות
לא ידוע אם אינסולין גלוליזין מופרש בחלב אנושי. מכיוון שתרופות רבות מופרשות בחלב אנושי, יש לנקוט בזהירות כאשר מתן אפידרה לאישה מניקה. השימוש באפידרה תואם להנקה, אך נשים הסובלות מסוכרת אשר מניקות עשויות לדרוש התאמות של מינון האינסולין שלהן.
שימוש בילדים
הבטיחות והיעילות של זריקות תת עוריות של אפידרה נקבעו בקרב ילדים (גיל 4 עד 17 שנים) עם סוכרת מסוג 1 [ראה מחקרים קליניים]. אפידרה לא נחקר בקרב ילדים הסובלים מסוכרת מסוג 1 מתחת לגיל 4 שנים ובקרב חולי סוכרת מסוג 2.
כמו אצל מבוגרים, יש להתאים את המינון של אפידרה לחולים ילדים על פי צרכים מטבוליים ומעקב תכוף אחר גלוקוז בדם.
שימוש גריאטרי
בניסויים קליניים (n = 2408), Apidra ניתנה ל 147 מטופלים בגיל 65 and ול 27 חולים 75 75 שנים. רוב התת קבוצה הקטנה הזו של חולים קשישים סבלה מסוכרת מסוג 2. השינוי בערכי HbA1c ותדרי היפוגליקמיה לא היו שונים לפי גיל. עם זאת, יש לנקוט בזהירות כאשר מתן אפידרה לחולים גריאטריים.
חלק עליון
מינון יתר
עודף אינסולין עלול לגרום להיפוגליקמיה ובמיוחד כאשר ניתן תוך ורידי, היפוקלמיה. בדרך כלל ניתן לטפל בפרקים קלים של היפוגליקמיה באמצעות גלוקוז דרך הפה. יתכן ויהיה צורך בהתאמות במינון התרופות, בדפוסי הארוחה או בפעילות גופנית. ניתן לטפל בפרקים חמורים יותר של היפוגליקמיה בתרדמת, התקף או ליקוי נוירולוגי באמצעות גלוקגון תוך שרירי / תת עורי או גלוקוז תוך ורידי מרוכז. צריכה מתמשכת של צריכת פחמימות והתבוננות עשויה להיות נחוצה מכיוון שהיפוגליקמיה עשויה לחזור לאחר החלמה קלינית לכאורה. יש לתקן את ההיפוקלמיה באופן מתאים.
תיאור
Apidra® (הזרקת אינסולין גלוליזין [מקור rDNA]) הוא אנלוגי אינסולין אנושי הפועל במהירות ומשמש להפחתת הגלוקוז בדם. אינסולין גלוליזין מיוצר על ידי טכנולוגיית DNA רקומביננטית תוך שימוש במתח מעבדה לא פתוגני של Escherichia coli (K12). אינסולין גלוליזין שונה מאינסולין אנושי בכך שחומצת האמינו אספרגין במצב B3 מוחלפת על ידי ליזין והליזין במצב B29 מוחלף על ידי חומצה גלוטמית. כימית, אינסולין גלוליזין הוא אינסולין 3B-ליזין -29B-גלוטמי-אנושי, בעל הנוסחה האמפירית C258H384N64O78S6 ומשקל מולקולרי של 5823 ובנוסחה המבנית הבאה:

אפידרה הוא תמיסה סטרילית, מימית, צלולה וחסרת צבע. כל מיליליטר של אפידרה מכיל 100 יחידות (3.49 מ"ג) אינסולין גלוליזין, 3.15 מ"ג מטקרזול, 6 מ"ג טרומתמין, 5 מ"ג נתרן כלורי, 0.01 מ"ג פוליסורבט 20, ומים להזרקה. לאפידרה pH של כ 7.3. ה- pH מותאם על ידי הוספת תמיסות מימיות של חומצה הידרוכלורית ו / או נתרן הידרוקסיד.
חלק עליון
פרמקולוגיה קלינית
מנגנון פעולה
ויסות חילוף החומרים גלוקוז הוא הפעילות העיקרית של אינסולינים ואנלוגי אינסולין, כולל אינסולין גלוליזין. האינסולינים מורידים את רמת הגלוקוז בדם על ידי גירוי של ספיגת גלוקוז היקפי על ידי שרירי השלד והשומן ועל ידי עיכוב ייצור הגלוקוזה בכבד. האינסולינים מעכבים ליפוליזה ופרוטאוליזה ומשפרים את סינתזת החלבון.
פעילויות הפחתת הגלוקוז של אפידרה ושל אינסולין אנושי רגיל הינם אקולוגיים כאשר הם ניתנים בדרך תוך ורידית. לאחר מתן תת עורית, השפעת אפידרה מהירה יותר בהופעתה ומשך זמן קצר יותר בהשוואה לאינסולין אנושי רגיל. [ראה פרמקודינמיקה].
פרמקודינמיקה
מחקרים שנערכו בקרב מתנדבים בריאים וחולים עם סוכרת הראו כי לאפידרה יש מהיר יותר תחילת הפעולה ומשך פעילות קצר יותר מאשר אינסולין אנושי רגיל כאשר ניתן תת עורית.
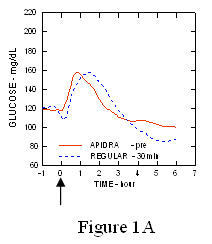
במחקר שנערך בקרב חולים עם סוכרת מסוג 1 (n = 20), פרופילי הורדת הגלוקוז של אפידרה ו- אינסולין אנושי רגיל הוערך בזמנים שונים ביחס לארוחה סטנדרטית במינון של 0.15 יחידות / ק"ג. (איור 1.)
טיול הגלוקוזה המרבי בדם (Î ”GLUmax; ריכוז הגלוקוז הבסיסי חיסורו) עבור אפידרה שהוזרק 2 דקות לפני הארוחה היה 65 מ"ג / ד"ל לעומת 64 מ"ג / ד"ל לאדם רגיל אינסולין שהוזרק 30 דקות לפני הארוחה (ראה איור 1 א), ו 84 מ"ג / ד"ל לאינסולין אנושי רגיל שהוזרק 2 דקות לפני הארוחה (ראה איור 1 ב). טיול הגלוקוז בדם המרבי לאפידרה שהוזרק 15 דקות לאחר תחילת הארוחה היה 85 מ"ג / ד"ל לעומת 84 מ"ג / ד"ל לאינסולין אנושי רגיל שהוזרק 2 דקות לפני הארוחה (ראה איור 1 ג).
איור 1. ממוצע סידורי גלוקוז בדם שנאסף עד 6 שעות לאחר מנה יחידה של אפידרה ואינסולין אנושי רגיל. Apidra ניתנה 2 דקות (Apidra - לפני) לפני תחילת הארוחה לעומת אינסולין אנושי רגיל שניתן 30 דקות (רגיל - 30 דקה) לפני תחילת הארוחה (איור 1 א) והשוואה לאינסולין אנושי רגיל (רגיל - לפני) שניתנו 2 דקות לפני הארוחה (איור 1 ב). Apidra ניתנה 15 דקות (Apidra - post) לאחר תחילת הארוחה בהשוואה לאינסולין אנושי רגיל (רגיל - לפני) שניתנו 2 דקות לפני הארוחה (איור 1C). על ציר ה- X אפס (0) הוא התחלה של ארוחה בת 15 דקות.
 |
 |
 |
 |
במחקר אקראי, דו-כיווני מוצלח, דו-כיווני, 16 נבדקים בריאים קיבלו ניתוח תוך ורידי עירוי של אפידרה או אינסולין אנושי רגיל עם דילול מי מלח בשיעור של 0.8 מילי יחידות / ק"ג / דקה לשניים שעה (ות. עירוי של אותה מנה של אפידרה או אינסולין אנושי רגיל הניב סילוק גלוקוז שווה ערך במצב יציב.
פרמקוקינטיקה
קליטה וזמינות ביולוגית
פרופילים פרמקוקינטטיים אצל מתנדבים בריאים וחולים עם סוכרת (סוג 1 או סוג 2) הראו כי ספיגת האינסולין גלוליזין הייתה מהירה יותר מזו של אינסולין אנושי רגיל.
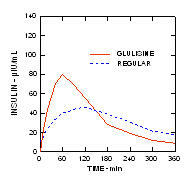
במחקר שנערך בקרב חולים עם סוכרת סוג 1 (n = 20) לאחר מתן תת עורי של 0.15 יחידות / ק"ג, הזמן החציוני לריכוז מקסימאלי (Tmax) היה 60 דקות (טווח 40 עד 120 דקות) וריכוז השיא (Cmax) היה 83 מיקרו יחידות / מ"ל (טווח 40 עד 131 מיקרו יחידות / מ"ל) לאינסולין גלוליזין לעומת Tmax החציוני של 120 דקות (טווח 60 עד 239 דקות) ו- Cmax של 50 מיקרו יחידות / מ"ל (טווח 35 עד 71 מיקרו יחידות / מ"ל) לאדם רגיל אינסולין. (איור 2)
איור 2. פרופילים פרמקוקינטטיים של אינסולין גלוליזין ואינסולין אנושי רגיל בחולים עם סוכרת מסוג 1 לאחר מנה של 0.15 יחידות / ק"ג.
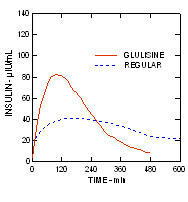
אינסולין גלוליזין ואינסולין אנושי רגיל ניתנו תת עורית במינון של 0.2 יחידות / ק"ג מחקר מהדק euglycemic בחולים עם סוכרת סוג 2 (n = 24) ומדד מסת גוף (BMI) בין 20 ל 36 ק"ג / מ"ר. זמן חציון הריכוז המרבי (Tmax) היה 100 דקות (טווח 40 עד 120 דקות) וריכוז השיא החציוני (Cmax) היה 84 מיקרו יחידות / מ"ל (טווח 53 עד 165 מיקרו יחידות / מ"ל) לגלוליזין אינסולין בהשוואה לטמקס החציוני של 240 דקות (טווח 80 עד 360 דקות) ו- Cmax חציון של 41 מיקרו יחידות / מ"ל (טווח 33 עד 61 מיקרו יחידות / מ"ל) לאינסולין אנושי רגיל. (איור 3.)
איור 3. פרופילים פרמקוקינטטיים של אינסולין גלוליזין ואינסולין אנושי רגיל בחולים עם סוכרת סוג 2 לאחר מינון תת עורי של 0.2 יחידות / ק"ג.
כאשר הוחדר אפידרה תת עורית לאזורים שונים בגוף, פרופילי ריכוז הזמן היו דומים. הזמינות הביולוגית המוחלטת של אינסולין גלוליזין לאחר מתן תת עורית היא כ -70%, ללא קשר לאזור ההזרקה (בטן 73%, 71% הדלתיים, ירך 68%).
במחקר קליני בקרב מתנדבים בריאים (n = 32), זמינות ביולוגית הכוללת של אינסולין גלוליזין הייתה דומה לאחר תת עורית הזרקת אינסולין גלוליזין ואינסולין NPH (מעורבב מראש במזרק) ובעקבות תת-עוריות נפרדות בו זמנית זריקות. נמצא כיוון של 27% היה בריכוז המרבי (Cmax) של אפידרה לאחר ערבוב מוקדם; עם זאת, הזמן לריכוז המרבי (Tmax) לא הושפע. אין נתונים לגבי ערבוב אפידרה עם תכשירים לאינסולין שאינם אינסולין NPH. [ראה מחקרים קליניים].
התפלגות וחיסול
התפלגות וחיסול האינסולין גלוליזין ואינסולין אנושי רגיל לאחר ורידי הממשל דומה לזה עם נפחי תפוצה של 13 ו 21 ליטר ומחצית חיים של 13 ו 17 דקות, בהתאמה. לאחר מתן תת עורי, אינסולין גלוליזין מתבטל במהירות רבה יותר מאשר אינסולין אנושי רגיל, עם אורך מחצית חיים לכאורה של 42 דקות לעומת 86 דקות.
פרמקולוגיה קלינית באוכלוסיות ספציפיות
חולי ילדים
המאפיינים הפרמקוקינטטיים והפרמקודינמיים של אפידרה ואינסולין אנושי רגיל הוערכו ב- מחקר שנערך בילדים בני 7 עד 11 (n = 10) ובמתבגרים בני 12 עד 16 (n = 10) עם סוג 1 סוכרת. ההבדלים היחסיים בפרמקוקינטיקה ובפרמקודינמיקה בין אפידרה לאינסולין אנושי רגיל חולים אלה עם סוכרת מסוג 1 היו דומים לאלה בקרב נבדקים בריאים ומבוגרים עם סוג 1 סוכרת.
גזע
מחקר שנערך בקרב 24 קווקזים בריאים ונבדקים יפנים השווה בין הפרמקוקינטיקה והפרמקודינמיקה לאחר הזרקה תת-עורית של אינסולין גלוליזין, אינסולין ליספרו ואינסולין אנושי רגיל. עם הזרקה תת עורית של אינסולין גלוליזין, נבדקים יפנים היו בעלי חשיפה ראשונית גדולה יותר (33%) ביחס של AUC (0-1h) ל- AUC (סוף 0-מהדק) לעומת קווקזים (21%) אם כי סך החשיפות היו דומה. היו ממצאים דומים עם אינסולין ליספרו ואינסולין אנושי רגיל.
השמנת יתר
אינסולין גלוליזין ואינסולין אנושי רגיל ניתנו תת עורית במינון של 0.3 יחידות / ק"ג ב מחקר מהדק euglycemic בקרב אנשים שמנים, שאינם סוכרתיים (n = 18) עם מדד מסת גוף (BMI) בין 30 ל- 40 ק"ג / מ"ר. זמן חציון הריכוז המרבי (Tmax) היה 85 דקות (טווח 49 עד 150 דקות) וריכוז השיא החציוני (Cmax) היה 192 מיקרו יחידות / מ"ל (טווח 98 עד 380 מיקרו יחידות / מ"ל) לגלוליזין אינסולין בהשוואה לטמקס החציוני של 150 דקות (טווח 90 עד 240 דקות) וקמיקס חציון של 86 מיקרו יחידות / מ"ל (טווח 43 עד 175 מיקרו יחידות / מ"ל) לאדם רגיל אינסולין.
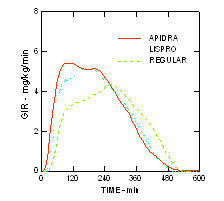
תחילת הפעולה המהירה יותר ומשך הפעילות הקצר יותר של אפידרה ואינסולין ליספרו בהשוואה לאינסולין אנושי רגיל, נשמרו באוכלוסייה שמנתית שאינה סוכרתית (n = 18). (איור 4)
איור 4. שיעורי אינפוזיה של גלוקוז (GIR) במחקר מהדק euglycemic לאחר הזרקה תת עורית של 0.3 יחידות / ק"ג של אפידרה, אינסולין ליספרו או אינסולין אנושי רגיל באוכלוסייה שמנת.
ליקוי בכליות
מחקרים עם אינסולין אנושי הראו עלייה ברמות האינסולין במחזור הדם בקרב חולים עם אי ספיקת כליות. במחקר שנערך בקרב 24 נבדקים שאינם סוכרתיים עם תפקודי כליות תקינים (ClCr> 80 מ"ל / דקה), ליקוי כליות בינוני (30-50 מ"ל / דקה) וליקוי כליות חמור (אזהרות וזהירות).
ספיקת כבד
ההשפעה של ליקוי כבד על הפרמקוקינטיקה והפרמקודינמיקה של אפידרה לא נחקרה. כמה מחקרים עם אינסולין אנושי הראו עלייה ברמות האינסולין במחזור הדם בחולים עם אי ספיקת כבד. [ראה אזהרות ואמצעי זהירות].
מגדר
לא נבדקה השפעת המגדר על הפרמקוקינטיקה והפרמקודינמיקה של אפידרה.
הריון
השפעת ההיריון על הרוקחות והרוקודינמיקה של אפידרה לא נחקרה.
לעשן
השפעת העישון על הפרמקוקינטיקה והפרמקודינמיקה של אפידרה לא נחקרה.
חלק עליון
טוקסיקולוגיה לא קלינית
קרצינוגנזה, מוטגנזה, פגיעה בפוריות
לא נערכו מחקרים סטנדרטיים לשנתיים מסרטנים אצל בעלי חיים. אצל חולדות ספרג דולי, מחקר רעילות במינון חוזר שנמשך 12 חודשים נערך עם אינסולין גלוליזין במינונים תת עוריים של 2.5, 5, 20 או 50 יחידות / ק"ג פעמיים ביום (מנה המביאה לחשיפה של 1, 2, 8 ו- 20 פעמים מהמינון האנושי הממוצע, על בסיס שטח הפנים בגוף השוואה).
הייתה שכיחות גבוהה יותר שאינה תלויה במינון של גידולים בבלוטת החלב אצל חולדות נקבות שניתנו אינסולין גלוליזין בהשוואה לביקורים שלא טופלו. השכיחות של גידולי החלב לאינסולין גלוליזין ואינסולין אנושי רגיל הייתה דומה. לא ידוע הרלוונטיות של ממצאים אלה לבני אדם. האינסולין גלוליזין לא היה מוטגני בבדיקות הבאות: בדיקת אמס, כרומוזום יונק במבחנה. בדיקת סטייה בתאי האוגר הסיני V79, ובדיקת מיקרו-גרעין של אריתרוציטים של יונקים in vivo חולדות.
במחקרי פוריות אצל חולדות זכריות ונקביות במינונים תת עוריים עד 10 יחידות / ק"ג פעם ביום (מנה המביאה לחשיפה פי 2 מהממוצע האנושי במינון, על סמך השוואה בין שטח הפנים בגוף), לא היו השפעות שליליות ברורות על פוריות הזכר והנקבה, או על ביצועי הרבייה הכללית של בעלי החיים לא היו נצפים.
חלק עליון
מחקרים קליניים
הבטיחות והיעילות של אפידרה נבדקה בקרב חולים מבוגרים הסובלים מסוכרת מסוג 1 וסוג 2 (n = 1833) ובילדים ובני נוער (4 עד 17 שנים) עם סוכרת מסוג 1 (n = 572). פרמטר היעילות העיקרי במחקרים אלה היה שליטה גליקמית, שהוערכה באמצעות המוגלובין מושרש (GHb מדווח כשווה HbA1c).
סוכרת מסוג 1 - מבוגרים
מחקר בן 26 שבועות, אקראי, עם תווית פתוחה ובקרה פעילה ללא נחיתות, נערך בחולים עם סוכרת סוג 1 כדי להעריך את הבטיחות והיעילות של אפידרה (n = 339) בהשוואה לאינסולין ליספרו (n = 333) כאשר הם ניתנים תת עורית תוך 15 דקות לפני ארוחה. אינסולין גלרגין ניתן פעם ביום בערב כאינסולין הבסיסי. הייתה תקופת ריצה של 4 שבועות עם אינסולין ליספרו ואינסולין גלרגין לפני האקראי. מרבית החולים היו קווקזים (97%). חמישים ושמונה אחוז מהחולים היו גברים. הגיל הממוצע היה 39 שנים (טווח 18 עד 74 שנים). השליטה הגליקמית, מספר זריקות האינסולין הפועלות בקצרה יומית וסך המינונים היומיים של אפידרה ואינסולין ליספרו היו דומות בשתי קבוצות הטיפול (טבלה 6).
טבלה 6: סוכרת מסוג 1 - Mellitus - מבוגר
| משך הטיפול טיפול בשילוב עם: |
26 שבועות אינסולין גרגרין |
|
|---|---|---|
| אפידרה | אינסולין ליספרו | |
| ||
| המוגלובין מוגלה (GHb)* (%) | ||
| מספר החולים | 331 | 322 |
| ממוצע קו בסיס | 7.6 | 7.6 |
| שינוי ממוצע מותאם מקו הבסיס | -0.1 | -0.1 |
| הבדל בטיפול: אפידרה - אינסולין ליספרו | 0.0 | |
| CI 95% להבדל בטיפול | (-0.1; 0.1) | |
| מינון אינסולין בסיסי (יחידות ליום) | ||
| ממוצע קו בסיס | 24 | 24 |
| שינוי ממוצע מותאם מקו הבסיס | 0 | 2 |
| מינון אינסולין עם פעולה קצרה (יחידות ליום) | ||
| ממוצע קו בסיס | 30 | 31 |
| שינוי ממוצע מותאם מקו הבסיס | -1 | -1 |
| המספר הממוצע של זריקות אינסולין בעלות פעולה קצרה ביום | 3 | 3 |
| משקל גוף (ק"ג) | ||
| ממוצע קו בסיס | 73.9 | 74.1 |
| שינוי ממוצע משורת ההתחלה | 0.6 | 0.3 |
סוכרת מסוג 2 - מבוגרים
מחקר בן 26 שבועות, אקראי, עם תווית פתוחה ובקרה פעילה ללא נחיתות, נערך בחולים שטופלו באינסולין עם סוכרת מסוג 2 כדי להעריך את בטיחות ויעילות של Apidra (n = 435) שניתנה תוך 15 דקות לפני ארוחה בהשוואה לאינסולין אנושי רגיל (n = 441) שניתנו 30 עד 45 דקות לפני ארוחה. האינסולין האנושי NPH ניתן פעמיים ביום כאינסולין הבסיסי. כל החולים השתתפו בתקופת ריצה של 4 שבועות עם אינסולין אנושי רגיל ואינסולין אנושי NPH. שמונים וחמישה אחוזים מהמטופלים היו קווקזים ו -11% היו שחורים. הגיל הממוצע היה 58 שנים (טווח 26 עד 84 שנים). מדד מסת הגוף הממוצע (BMI) היה 34.6 ק"ג / מ"ר. באקראי 58% מהמטופלים נטלו תרופה נגד סוכרת דרך הפה. חולים אלו קיבלו הוראה להמשיך להשתמש בתכשיר שלהם נגד סוכרת אוראלית באותה מנה לאורך כל הניסוי. רוב המטופלים (79%) ערבבו את האינסולין שלהם קצר-פעולה עם אינסולין אנושי NPH מיד לפני ההזרקה. הירידות מתחילת המחקר ב- GHb היו דומות בין שתי קבוצות הטיפול (ראו טבלה 7). לא נראו הבדלים בין קבוצות האינסולין האנודיאליות לאפידרה בקבוצת זריקות האינסולין הפועלות בקצר יום או במינון אינסולין בסיסי או קצר-פעולה. (ראה טבלה 7.)
טבלה 7: סוכרת סוג 2 - Mellitus-מבוגר
| משך הטיפול | 26 שבועות | |
|---|---|---|
| טיפול בשילוב עם: | אינסולין אנושי NPH | |
| אפידרה | אינסולין אנושי רגיל | |
| ||
| המוגלובין מוגלה (GHb)* (%) | ||
| מספר החולים | 404 | 403 |
| ממוצע קו בסיס | 7.6 | 7.5 |
| שינוי ממוצע מותאם מקו הבסיס | -0.5 | -0.3 |
| הבדל בטיפול: אפידרה - אינסולין אנושי רגיל | -0.2 | |
| CI 95% להבדל בטיפול | (-0.3; -0.1) | |
| מינון אינסולין בסיסי (יחידות ליום) | ||
| ממוצע קו בסיס | 59 | 57 |
| שינוי ממוצע מותאם מקו הבסיס | 6 | 6 |
| מינון אינסולין עם פעולה קצרה (יחידות ליום) | ||
| ממוצע קו בסיס | 32 | 31 |
| שינוי ממוצע מותאם מקו הבסיס | 4 | 5 |
| המספר הממוצע של זריקות אינסולין בעלות פעולה קצרה ביום | 2 | 2 |
| משקל גוף (ק"ג) | ||
| ממוצע קו בסיס | 100.5 | 99.2 |
| שינוי ממוצע משורת ההתחלה | 1.8 | 2.0 |
סוכרת מסוג 1 - מבוגרים: מתן לפני הארוחה ואחרי הארוחה
מחקר שנערך באקראי על 12 שבועות באופן אקראי, עם תווית פתוחה ובקרה פעילה ללא נחיתות סוכרת מסוג 1 כדי להעריך את הבטיחות והיעילות של אפידרה הניתנת בזמנים שונים ביחס לא ארוחה. אפידרה ניתנה תת עורית, תוך 15 דקות לפני הארוחה (n = 286) או מייד לאחר ארוחה (n = 296) ואינסולין אנושי רגיל (n = 278) ניתנה תת עורית 30 עד 45 דקות לפני ארוחה. אינסולין גלרגין הוענק פעם ביום לפני השינה כאינסולין הבסיסי. הייתה תקופת ריצה של 4 שבועות עם אינסולין אנושי רגיל ואינסולין גלרגין ואחריה אקראיות. מרבית החולים היו קווקזים (94%). הגיל הממוצע היה 40 שנה (טווח 18 עד 73 שנים). השליטה הגליקמית (ראה טבלה 8) הייתה דומה לשלושת משטרי הטיפול. לא נצפו שינויים מקו הבסיס בין הטיפולים במספר היומי הכולל של זריקות אינסולין בעלות פעולה קצרה. (ראה טבלה 8.)
טבלה 8: מתן טרום-אחרי ארוחה בסוכרת סוג 1-מבוגר
| משך הטיפול טיפול בשילוב עם: |
12 שבועות אינסולין גלרגין |
12 שבועות אינסולין גלרגין |
12 שבועות אינסולין גלרגין |
|---|---|---|---|
| אפידרה לפני הארוחה |
אפידרה לאחר הארוחה |
אינסולין אנושי רגיל | |
| |||
| המוגלובין מוגלה (GHb)* (%) | |||
| מספר החולים | 268 | 276 | 257 |
| ממוצע קו בסיס | 7.7 | 7.7 | 7.6 |
| שינוי ממוצע מותאם מקו הבסיס†| -0.3 | -0.1 | -0.1 |
| מינון אינסולין בסיסי (יחידות ליום) | |||
| ממוצע קו בסיס | 29 | 29 | 28 |
| שינוי ממוצע מותאם מקו הבסיס | 1 | 0 | 1 |
| מינון אינסולין עם פעולה קצרה (יחידות ליום) | |||
| ממוצע קו בסיס | 29 | 29 | 27 |
| שינוי ממוצע מותאם מקו הבסיס | -1 | -1 | 2 |
| המספר הממוצע של זריקות אינסולין בעלות פעולה קצרה ביום | 3 | 3 | 3 |
| משקל גוף (ק"ג) | |||
| ממוצע קו בסיס | 79.2 | 80.3 | 78.9 |
| שינוי ממוצע משורת ההתחלה | 0.3 | -0.3 | 0.3 |
חולי סוכרת-ילדים מסוג 1
מחקר בן 26 שבועות, אקראי, פתוח, תחת פיקוח פעיל, ללא נחיתות, נערך בקרב ילדים ובני נוער מעל גיל 4 עם סוג 1. סוכרת כדי להעריך את הבטיחות והיעילות של אפידרה (n = 277) בהשוואה לאינסולין ליספרו (n = 295) כאשר הם ניתנים תת עורית תוך 15 דקות לפני ארוחה. המטופלים קיבלו גם אינסולין גלרגין (ניתן פעם ביום ביום בערב) או אינסולין NPH (ניתן פעם אחת בבוקר ופעם בערב). הייתה תקופת ריצה של ארבעה שבועות עם אינסולין ליספרו ואינסולין גרגרין או NPH לפני האקראי. מרבית החולים היו קווקזים (91%). חמישים אחוז מהחולים היו גברים. הגיל הממוצע היה 12.5 שנים (טווח 4 עד 17 שנים). ממוצע BMI הממוצע היה 20.6 ק"ג / מ"ר. השליטה הגליקמית (ראה טבלה 9) הייתה דומה לשני משטרי הטיפול.
טבלה 9: תוצאות ממחקר בן 26 שבועות בקרב ילדים עם סוכרת סוג 1
| אפידרה | ליספרו | |
|---|---|---|
| מספר החולים | 271 | 291 |
| אינסולין בזאלי | NPH או גרגרין אינסולין | NPH או גרגרין אינסולין |
| ||
| המוגלובין מוגלה (GHb)* (%) | ||
| ממוצע קו בסיס | 8.2 | 8.2 |
| שינוי ממוצע מותאם מקו הבסיס | 0.1 | 0.2 |
| הבדל בטיפול: ממוצע (מרווח ביטחון של 95%) | -0.1 (-0.2, 0.1) | |
| מינון אינסולין בסיסי (יחידות / ק"ג ליום) | ||
| ממוצע קו בסיס | 0.5 | 0.5 |
| שינוי ממוצע משורת ההתחלה | 0.0 | 0.0 |
| מינון אינסולין עם פעולה קצרה (יחידות / ק"ג ליום) | ||
| ממוצע קו בסיס | 0.5 | 0.5 |
| שינוי ממוצע משורת ההתחלה | 0.0 | 0.0 |
| המספר הממוצע של זריקות אינסולין בעלות פעולה קצרה ביום | 3 | 3 |
| משקל גוף ממוצע להתחלה (ק"ג) | 51.5 | 50.8 |
| שינוי ממוצע במשקל מתחילת הבסיס (קילוגרם) | 2.2 | 2.2 |
סוכרת מסוג 1 - מבוגרים: חליטת אינסולין תת עורית רציפה
מחקר שנערך באקראי על 12 שבועות באופן אקראי (Apidra לעומת אינסולין אספרט) שנערך בקרב מבוגרים עם סוכרת מסוג 1 (אפידרה n = 29, אינסולין אספרט n = 30) העריכו את השימוש באפידרה באינסולין חיצוני תת עורי משאבה. כל החולים היו קווקזים. הגיל הממוצע היה 46 שנים (טווח 21 עד 73 שנים). ממוצע ה- GHb עלה מקו הבסיס לנקודת הקצה בשתי קבוצות הטיפול (מ- 6.8% ל- 7.0% עבור Apidra; מ- 7.1% ל- 7.2% לאינסולין אספרט).
חלק עליון
כיצד מסופק / אחסון וטיפול
כמה מסופק
| |
| Apidra 100 יחידות למ"ל (U-100) זמין כ: | |
| 10 בקבוקונים מ"ל | NDC 0088-2500-33 |
| מערכת מחסנית 3 מ"ל*, חבילה של 5 | NDC 0088-2500-52 |
| עט מילוי SoloStar 3 מיליליטר, חבילה של 5 | NDC 0088-2502-05 |
מחטי עט אינם כלולים בחבילות.
מחטי עט עט BD Ultra-Fine ™ 1 המשמשות בשילוב עם OptiClik נמכרים בנפרד ומיוצרים על ידי Becton Dickinson and Company.
סולוסטאר תואם את כל מחטי העט מבקטון דיקינסון וחברה, איפסומד ואוון מומפורד.
אחסון
אין להשתמש לאחר תאריך התפוגה (ראה קרטון ומכל).
מערכת הבקבוקון / מחסנית לא פתוחה / SoloStar
יש לאחסן בקבוקונים בבקבוקי אפידרה לא פתוחים, מערכות מחסניות ו- SoloStar במקרר, 2 ° C-8 ° C. הגן מפני האור. אין לאחסן את אפידרה במקפיא ואין לאפשר לה להקפיא. השלך אם הוא הוקפא.
יש להשתמש בבקבוקונים / מערכות מחסניות שלא נפתחו / SoloStar שאינם מאוחסנים במקרר תוך 28 יום.
בקבוקון פתוח (בשימוש):
יש להשתמש בבקבוקונים שנפתחו, בין אם בקירור ובין אם לא, תוך 28 יום. אם אין אפשרות לקירור, ניתן לשמור על הבקבוקון הפתוח בשימוש ללא קירור עד 28 יום מהאש הישירה והאור, כל עוד הטמפרטורה אינה גבוהה מ- 25 מעלות צלזיוס.
מערכת מחסנית פתוחה (בשימוש):
אין להחליף בקירור את מערכת המחסניות הנפתחת (בשימוש) המוכנסת ב- OptiClik®, אלא לשמור אותה מתחת ל -25 מעלות צלזיוס הרחק מחום ואור ישיר. יש למחוק את מערכת המחסניות שנפתחה (בשימוש) לאחר 28 יום. אין לאחסן את OptiClik®, עם או בלי מערכת מחסנית, במקרר בכל עת.
עט SoloStar עם מילוי פתוח (בשימוש):
אסור לקירור בקירור של SoloStar שנפתח (בשימוש) אלא לשמור אותו מתחת ל -25 מעלות צלזיוס הרחק מחום ישיר ואור. יש להשליך את SoloStar שנפתח (בשימוש) בטמפרטורת החדר לאחר 28 יום.
ערכות עירוי:
יש להשליך ערכות עירוי (מאגרים, צינורות וקטטרים) ואת האפידרה במאגר לאחר 48 שעות של שימוש או לאחר חשיפה לטמפרטורות העולות על 37.6 מעלות צלזיוס.
שימוש תוך ורידי:
שקיות עירוי שהוכנו כמצוין תחת מינון ומינהל יציבים בטמפרטורת החדר למשך 48 שעות.
הכנה וטיפול
לאחר הדילול לשימוש תוך ורידי, יש לבדוק את הפיתרון באופן ויזואלי לגבי חומרים חלקיקים ושינוי צבע לפני מתן. אל תשתמש בתמיסה אם הפך מעונן או מכיל חלקיקים; השתמש רק אם הוא ברור וחסר צבע. אפידרה אינה תואמת את תמיסת דקסטרוז ופתרון רינגרס, ולכן לא ניתן להשתמש בה עם נוזלי תמיסה אלה. השימוש באפידרה בתמיסות אחרות לא נחקר ולכן אינו מומלץ.
מערכת מחסנית: אם תקלה של OptiClik® (מכשיר מסירת האינסולין לאפידרה), יתכן שיישוך אפידרה ממערכת המחסנית למזרק U-100 ויוחדר.
אפידרה, גלוסין אינסולין, מידע על המטופלים (באנגלית פשוטה)
עודכן לאחרונה: 02/2009
מידע מפורט על סימנים, תסמינים, גורמים, טיפולים בסוכרת
המידע במונוגרפיה זו אינו מיועד לכסות את כל השימושים, ההוראות, אמצעי הזהירות, האינטראקציות התרופתיות או ההשפעות השליליות האפשריות. מידע זה הכללי ואינו מיועד לייעוץ רפואי ספציפי. אם יש לך שאלות לגבי התרופות שאתה נוטל או שאתה מעוניין במידע נוסף, פנה לרופא, לרוקח או לאחות.
בחזרה ל: עיין בכל התרופות לסוכרת


